一般的に言われている更年期は45歳~55歳です。骨粗鬆症なんて、もう少し上の世代のことだと思っていませんか?ちょうど母親の年代、70代後半から80代くらいの。
ところが、更年期を迎えた頃から骨は徐々に弱くなっていくんです!
今回は、女性の宿命ともいえる骨粗鬆症とはどんな病気か?その先にある本当に気をつけなければならないリスクについて詳しく説明します。
体を支えるだけじゃない!最も重要な骨の役割
骨の役割は、脳や内臓を守る保護組織、体を支える支持組織だけではありません。もちろんそれらも大事な役割を担っていますが、もっと重要なのはカルシウムの貯蔵庫としての役割です。
カルシウムは生体の維持に欠かせない成分です。正常な生命活動を維持するためには、血中のカルシウム濃度は厳密に一定の割合を保つ必要があります。(8.5~10.0㎎/dl)
血中濃度の変化がもたらす体の不調
カルシウム濃度が一定の値を10%程度前後するだけで、さまざまな症状が出てきます。
- 低下→知覚障害や筋肉の痙攣
- 上昇→意識が薄れてこん睡状態に
カルシウムを摂取する方法は食べ物を食べることによって腸管から吸収されることです。排出は便や尿です。
このバランスが取れていることが大事なのですが、必ずしも必要なカルシウムを摂取できるとは限りません。食事から足りていないときもあれば、絶食しているときもあります。
このことからも、生体には食物からのカルシウム摂取(供給)がなくても、血中のカルシウム濃度を一定に保つメカニズムが働いていることがわかりますね。
血液中のカルシウムが低下すると、貯蔵庫である骨からカルシウムが取り出されるしくみになっているのです。
骨粗鬆症ってどんな病気?閉経後の女性に多いのはなぜ?
骨は固いというイメージがありますね。体を支える支持機能としての役割があるので確かにその通りです。
ただ、骨は一度作られたらずっとそのまま固定されている無機質なものではなく、常に代謝をしています。
どういうことかというと、骨は絶えず古くなると壊され、新しく再生を繰り返しています。骨も皮膚や血液と同じように新陳代謝を繰り返しているのです。
これを骨のリモデリング(骨改造現象)といいます。
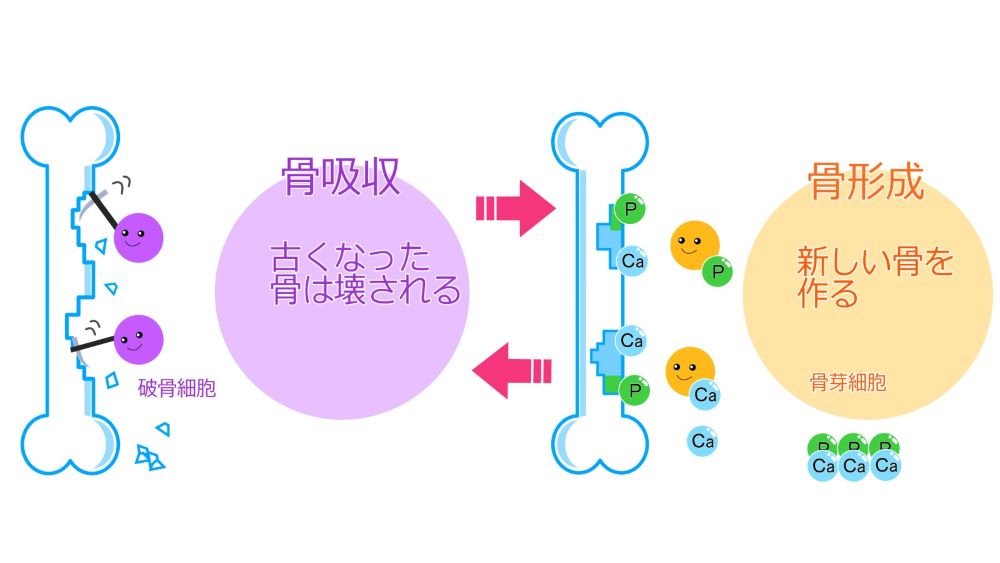
骨吸収と骨形成のメカニズム
骨のリモデリングには3つの細胞が関わっています。
骨は古くなったり血液中のカルシウムが足りなくなったりすると骨を破壊する細胞がくっつきます。→破骨細胞
破骨細胞は強い酸性の物質を分泌して骨を削り、中のカルシウムを取り出し、血液中に吸収します。(骨吸収)
削られた部分には今度は骨を作る細胞が働きます。→骨芽細胞
骨芽細胞は削られた部分にカルシウムを塗り固めるように骨を作っていきます。(骨形成)
このふたつの細胞(破骨細胞と骨芽細胞)をコントロールしているのが骨細胞です。
骨の新陳代謝に異常が起きると骨粗鬆症になる
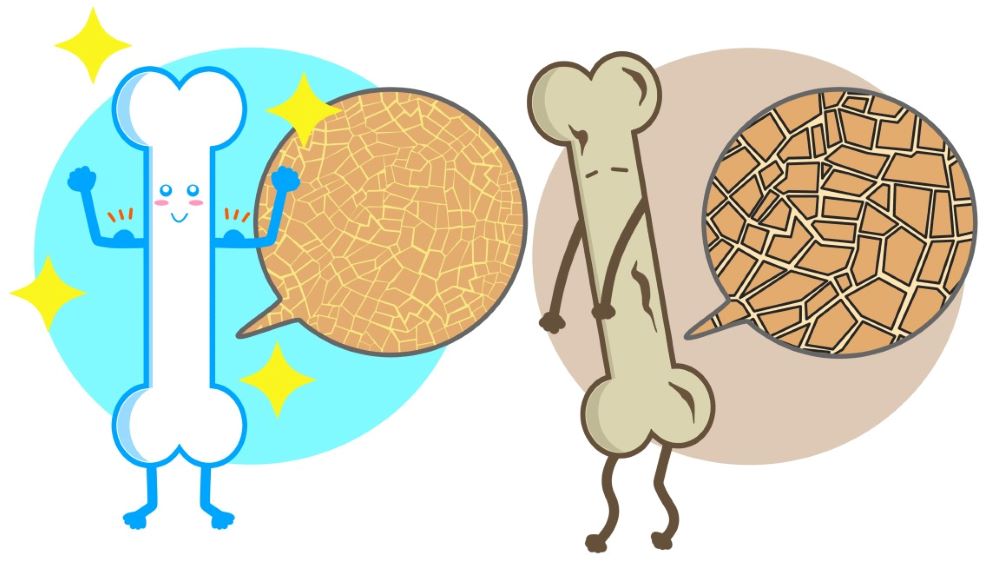
骨吸収と骨形成がバランス良く働いていれば、骨は健康を保っていられます。ところが、このバランスが崩れ、骨吸収に骨形成が追いつかなくなるときがあります。
そうなると、骨の削られたままの部分できてしまいます。穴があいて細く、弱くなってしまうのですね。これが骨粗鬆症なのです。
女性ホルモンは骨の健康に欠かせない!エストロゲンの作用とは?
女性ホルモンのひとつであるエストロゲンは、丸みを帯びた体型を作ったり、皮膚や髪を艶やかにするといった「女性の美」に大きく貢献しています。
さらに、エストロゲンの働きは骨や血管を丈夫に保つという、女性の健康に欠かせない重要な役割も担ってきました。
閉経を迎えて分泌量が激減することによって、さまざまな病気のリスクが高くなります。
そのひとつが骨粗鬆症のリスクです。
エストロゲンが骨の健康にどう貢献してきたか
骨を強く保ち守ってきたとは具体的にどう作用していたのかみてみましょう。
まず、骨は骨吸収と骨形成という新陳代謝を繰り返していることは説明したとおりです。
エストロゲンには、骨を壊す破骨細胞を減らし骨形成をする骨芽細胞を増やす作用があります。
「破骨細胞を減らす」というのは、エストロゲンが破骨細胞の細胞死(アポトーシス)を引き起こして数や寿命をコントロールしていることが分かっています。
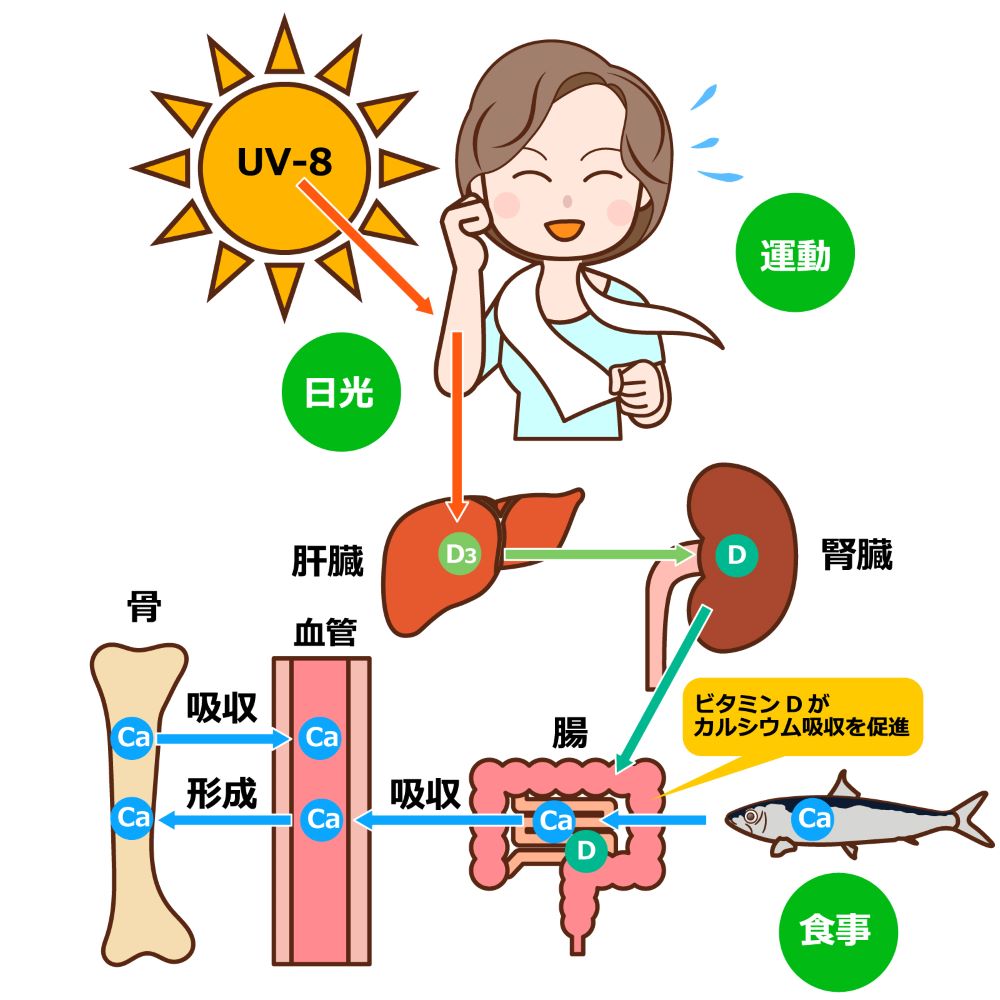
骨の形成に欠かせないのがビタミンDです。ビタミンDはカルシウムを効率よく吸収するために必要不可欠なビタミン。
食事から摂ったカルシウムは小腸で吸収されます。このとき吸収を助けるのがビタミンD。カルシウムを運んだり、骨に沈着するときにもビタミンDが必要です。
ビタミンDは食べ物から摂取したり、日光を浴びることによって体内で生成されますが、しかしそのままでは骨を作る働きはしません。
そのためには活性型ビタミンDに作り変えられる必要があります。
体内に入ったビタミンDは、まず肝臓で活性化します。続いて腎臓で2回目の活性をして活性型ビタミンDになりますが、このときに働くのがエストロゲンなのです。
血液中のカルシウム濃度が一定に保たれている仕組みを簡単に説明します。
血液中のカルシウム濃度が低くなると、副甲状腺から副甲状腺ホルモンが分泌されます。このホルモンは骨を溶かしてカルシウムを血液中に取り込ませるよう働きます。
血液中のカルシウム濃度が高くなると、今度は副甲状腺ホルモンが減ってカルシトニンというホルモンが増え、骨の溶かし出しにストップをかけます。
エストロゲンは副甲状腺ホルモンの分泌を抑制して、カルシトニンを活性化させる作用があります。こうして、骨からカルシウムが過剰に溶け出すのを防いでいるのです。
更年期の女性に関係の深い閉経後骨粗鬆症
このように、女性ホルモンのエストロゲンは骨の健康を保つために直接的あるいは間接的に重要な働きをしています。
エストロゲンが激減する閉経後の女性が骨粗鬆症になりやすいのはこのためです。
骨粗鬆症にはいくつかタイプがあります。その中でも更年期を迎えた女性の骨粗鬆症を「閉経後骨粗鬆症」と呼びます。
骨粗鬆症のタイプ
- 閉経後骨粗鬆症―骨粗鬆症は加齢にともなって増えていきますが、思春期や出産後に起きることもあります。これらもエストロゲンの欠乏が原因となっているので、閉経後の女性の骨粗鬆症を「閉経後骨粗鬆症」と呼びます。
- 男性における骨粗鬆症―骨の構造は男女に差はありません。骨粗鬆症は女性に限った病気ではなく、男性でも骨粗鬆症になる人がいます。
原因はやはり骨代謝異常ですが、男性の場合は男性ホルモンと女性ホルモンの両方が関わっているので「男性における骨粗鬆症」と呼んで区別しています。
- 続発性骨粗鬆症―薬の副作用や甲状腺や関節リウマチまたは栄養不良で骨代謝異常が起こったりして発症する骨粗鬆症を「続発性骨粗鬆症」と呼びます。
副腎皮質ホルモン(ステロイド)と骨粗鬆症
副腎皮質ホルモンは骨芽細胞の働きを弱めます。関節リウマチやネフローゼなどの腎臓病、アトピーなどで長期にわたって大量にステロイド剤を服用していると骨が弱くなります。
骨粗鬆症はなぜ女性に多いのか?エストロゲン量の違い!?
男性も骨粗鬆症になることはありますが、その数は女性に比べて段違いに少ないのは事実です。その比率は女性6に対して1、50歳以上でみても約4%といわれています。
なぜ男性に骨粗鬆症が少ないのでしょう?骨も加齢によって弱くなるのは性差はないので、高齢になるにつれ発症率は近づいてくるはずですね。
それにもエストロゲンが関係しています。
一般的に男性のほうが女性より体は大きいですね。骨量も多いです。ただ、骨量と骨密度は関係ありません。男性のほうが骨が強いというわけではないのです。
実際、40代の閉経前の女性と男性を比べてみると、女性の骨密度のほうが上回っています。
閉経後は男性より女性ホルモンの数値が低い!?
性ホルモンは男性ホルモンと女性ホルモンがあります。男女ともにどちらも体内にあります。女性にも男性ホルモンが、男性にも女性ホルモンが存在しているわけです。
女性の場合、女性ホルモン(エストロゲン)は更年期以降急激に減少します。対して男性の場合はこのような変化はないので、閉経後の女性より男性のほうか血液中のエストロゲン量が多いのです。
例えば50代後半になると女性はE2が10pg/mgにまで減るのに対して、男性は30pg/mg程度です。
このように、50代以降の男性は女性よりも骨密度が減りにくいので、骨粗鬆症になりにくいといえます。
ただし、男性が骨代謝異常になり骨粗鬆症を起こすと、女性より重症化しやすい傾向があります。
骨粗鬆症になるとどうなる?気づきにくい骨折がQOLを低下させる
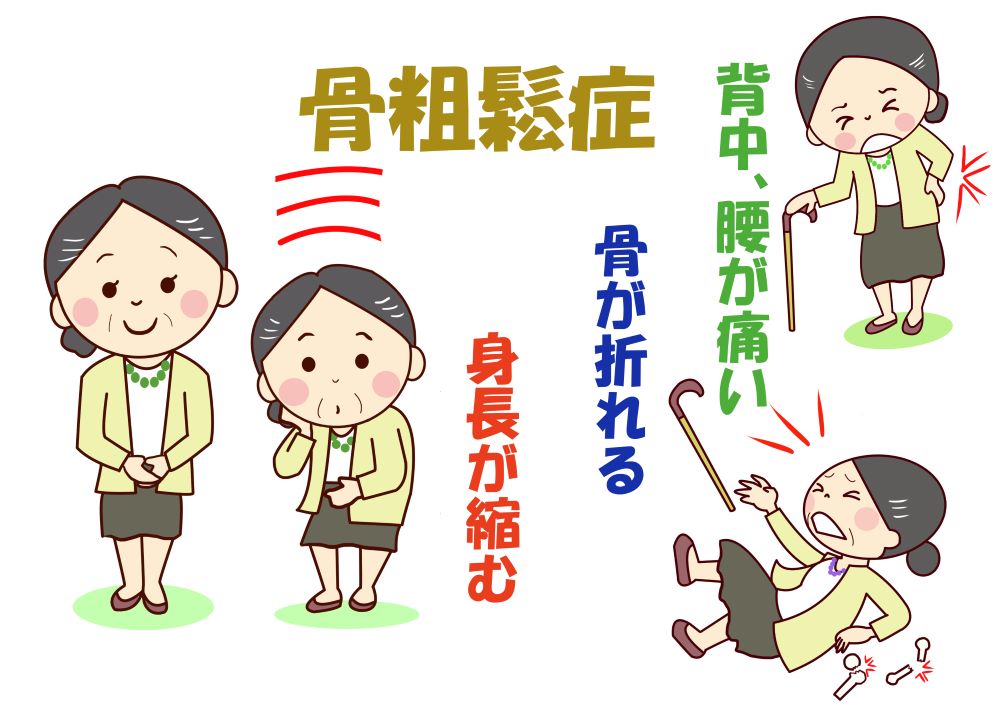
骨が弱くなり骨折しやすくなるのが骨粗鬆症です。骨折といってもポキッと折れるものだけではありません。
弱くなった骨が体の重みに耐え切れず、押しつぶされるように骨折することが多くなります。圧迫骨折といいますが、最初はなかなか気づかないことが多いのです。
こんな症状は要注意!
- 背中が丸くなった
- 身長が縮んだ
- 背中や腰が痛い
骨粗鬆症で骨折しやすい部位
骨がもろくなって最初に起きる骨折は背骨、胸椎や腰椎です。骨量は閉経前5年くらいから減少していきます。早い人では50歳代後半に最初の椎間骨折が起きることがあります。
その後2箇所3箇所と骨折していくと、背中が丸くなり身長も縮み、普段どおりの生活がしにくくなっていきます。その他、骨折しやすい部位はこれらです。
- 腰骨
- 手首
- 肩の付け根
- 太ももの付け根
布団の上げ下ろしや、ちょっと手を付いたといった何気ない動作で骨折してしまうのが骨粗鬆症なのです。
骨粗鬆症は要介護や寝たきりの原因にもなる!死亡率も!?
日本人の寿命は戦後ぐんぐん伸びて、更年期は女性にとってのターニングポイントとなりました。
人生50年といわれた時代であれば、閉経を迎える頃にはすでに人生の幕は降ろそうかという時期ですが、今は残りの人生は30年以上です。
更年期は老後を考え出すときでもあります。誰でもが健康で楽しいシニアライフを送りたいと願いますね。寝たきりにはなりたくない・・・。
そのためには、骨を丈夫に保ち、寝たきりにならないことがとても重要なのです。
介護を受けている人が、その原因となった原因の第一位が脳血管疾患です。次いで高齢による衰弱がありますが、転倒や骨折で要介護になった人が多くいます。
寝たきりになった原因の第2位も「転倒・骨折」です。
最近、大腿骨頸部骨折が増えています。大腿骨頸部は足の付け根です。ここを骨折すると歩けなくなり、治療には入院とリハビリが必要です。
治療後も約30%の人に日常生活に支障が出るようになります。
骨粗鬆症の人は動脈硬化になりやすい?
最近では、骨粗鬆症と動脈硬化との関連も指摘されています。骨密度が低いほど動脈硬化の傾向があることが分かってきました。
動脈硬化が進むと、心筋梗塞や脳梗塞などの心臓血管系の病気を引き起こします。
これらの病気は寝たきりや要介護となるハイリスク要因です。死亡率もぐっと上がります。
将来の心臓血管系の病気のリスクを減らすためにも、骨粗鬆症の予防と治療は大切です。
骨粗鬆症になりやすい人とは?閉経以外の要因
骨粗鬆症は生活習慣病という位置づけです。WHOの治療基準をみてみましょう。
- 骨密度が低いあるいは痩せている(BMIが18.5以下)
- 50歳以降に骨折歴がある
- 年齢
- 母親に骨折歴がある
- アルコールを1日2単位以上摂る
- 喫煙
- 治療でステロイドを使ってきた
- 関節リウマチがある
※アルコールが2単位以上とは
・ビール・・・350ml缶3本
・日本酒・・・2合(360ml)
・ワイン・・・グラス4杯(480ml)
・ウィスキー・・・ダブルで2杯(120ml)
・焼酎・・・35度ロックで3杯(150ml)
・梅酒・・・ロックで8杯(400ml)
WHOの骨折危険率から考え合わせた治療開始基準を提唱しています。それらから危険因子として挙げられているのが上記の8項目です。
では、次に具体的に骨粗鬆症になりやすい人をみていきましょう。
体格や体質による要因
体格は骨量と関係があります。身長が高く痩せていない人は骨量が多いのが一般的です。それは、体重が重いと骨に負荷がかかり強度を増すからです。
骨量のピークは18歳ですが、最大骨量がどのくらいになるかは遺伝的な体質にかかわってきます。母親や祖母が骨粗鬆症になっていれば、最大骨量が低めである可能性が高いといえます。
また、若いときから些細なことで骨折をしたことがある人も要注意です。
- 小柄で痩せている人
- 母親が骨粗しょう症
初経や月経との関係
初潮が他の人より遅かった人は、エストロゲンの上昇が始まるのが遅かったといえます。そのため骨量のピークとなる時期に十分な骨量が得られていなかった可能性があります。
また、月経不順が長期にわたってあった人より、きちんと来ていた人の方が骨量の減少が少ないという調査結果が出ています。もちろん、これらは個人差があります。
両方の卵巣の摘出手術を受けている人は、卵巣から突然エストロゲンの分泌がなくなるので、急激な骨量の減少が起こります。
- 初潮が遅かった・月経不順が長期間あった
- 卵巣(両側)を摘出している
若い頃あまり運動をしていない
中高生の頃に十分な運動をしていないと、骨量のピークが低くなり将来骨粗鬆症になりやすいといえます。骨量のピークは18歳頃なので、それまでにいかに骨量を増やすかが決め手!
この時期は、良い食習慣と適切な運動で最大骨量を高めることが大事なのです。運動は、骨に重力の負荷がかかるようなものが骨を強くします。
- 中高生の頃運動を十分していない
- 若い頃から体を動かすのが苦手
骨粗鬆症の原因となる生活習慣
骨粗鬆症は生活習慣病です。遺伝や閉経といった身体的な要因は変えられませんが、生活習慣は見直すことができます。骨粗鬆症の原因と考えられる生活習慣はこれらです。
- 過度なダイエット
- カルシウム不足の食事
- ビタミンD不足の食事
- アルコールの摂りすぎ
- 喫煙
- ほとんど運動をしない・歩かない
- 日光にあたらない
これらを踏まえて、骨を丈夫に保つために「運動」「栄養バランスの良い食事」「適度に日光にあたる」を心がけましょう。
40歳以上の人は骨粗鬆症検診を受けましょう
骨量の減少はじわじわ進みます。実際に骨粗鬆症による骨折が起こる前に十分な予防をしておくことが大切です。
そのためにも、40歳になったら自分の骨量を知っておきましょう。
会社勤めの人であれば、年に1度の健康診断に骨粗鬆症検診も含まれていると思いますが、そうでない人は市区町村の実施する健診や人間ドックを利用しましょう。
市区町村で実施している骨粗鬆症検診
老人保険事業の一環として、各市町村では骨粗鬆症検診を行っています。対象は40歳、45歳、50歳、55歳、60歳、65歳、70歳の女性で、内容は問診と骨密度の測定です。
費用などは市区町村などによって異なりますので、居住地の保健センターや役所に問い合わせてみましょう。

まとめ
女性ホルモンのエストロゲンは、骨を健康に保つために大きな役割を担っています。閉経を迎え、エストロゲンが一気に減少することによって、骨粗鬆症のリスクがぐんと高まります。
体の自然な変化に逆らうことはできませんが、生活習慣によって骨粗鬆症のリスクを減らすことは可能です。
健康寿命を伸ばし、生き生きしたシニアライフを目指したいものですね。
- 更年期からのアンチエイジング
- 閉経 / 更年期 / 骨粗しょう症
- コメント





 ところが、骨吸収に骨形成が追いつかなくなると骨がもろくなって骨粗しょう症になってしまいます。
ところが、骨吸収に骨形成が追いつかなくなると骨がもろくなって骨粗しょう症になってしまいます。